MIRO - Medizinische Informatik in der Radioonkologie
Unsere Motivation
Die hohe Interdisziplinarität in der Onkologie und insbesondere in der technikaffinen Strahlentherapie hat zur Folge, dass im Behandlungsverlauf eines radioonkologischen Patienten umfangreiche heterogene klinische, technische und biologische Routinedaten erzeugt und erhoben werden. Eine Speicherung auf verschiedenen Informationssystemen ist dabei aufgrund der großen Heterogenität der Daten unumgänglich. Dies stellt nicht nur behandelnde Ärzte im Rahmen der klinischen Routineversorgung vor eine große Herausforderung, sondern auch Forscher, die diese Daten für wissenschaftliche Auswertungen benötigen.
Unsere Expertise
Im Umgang mit diesen umfangreichen Datenbeständen der Radioonkologie bildet unser Team einen zentralen Anlaufpunkt für Radioonkologen, Biologen, Physiker und alle anderen Wissenschaftler unserer Abteilung. Mit dem Ziel einer vollständig digitalisierten Radioonkologie, schaffen wir Synergieeffekte zwischen modernsten IT-Systemen in der klinischen Versorgung und der klinischen Forschung. Mit unserer Expertise in den Bereichen der Datenintegration von klinischen Routinedaten und im Aufbau von Forschungsinfrastrukturen für Forschungsverbünde sind wir in unserer Abteilung und darüber hinaus auch in vielen weiteren IT-Projekten des Universitätsklinikums beratend tätig. Die erworbene Expertise bündeln wir in unserer HIRO Forschungsdatenbank, in der wir klinische, molekulare und radioonkologische Daten für die Forschung zusammenführen. So unterstützen wir Wissenschaftler angefangen bei der Akquise, über die Aufbereitung bis hin zur Analyse von umfangreichen Datenkollektiven. Eine datenschutzkonforme Verarbeitung der Patientendaten und hohes Maß an Sicherheit stehen bei unserer Arbeit stets im Vordergrund.
Unsere Forschung
Zur Verbesserung der klinischen Versorgung unserer Patienten forschen wir an wegweisenden Technologien. Unter anderem evaluieren wir zurzeit in einer klinischen Studie eine App, welche wir in Kooperation mit einem externen Projektpartner entwickelt haben. Die App ermöglicht es uns auf einfachen und sicheren Weg den Gesundheitszustand und die Lebensqualität unserer Patienten zu erheben (ePROMs). Ein weiterer Forschungsschwerpunkt liegt in der automatisierten Analyse von heterogenen klinischen Routinedaten inkl. Bild- und Bestrahlungsplanungsdaten (Big Data) in der Radioonkologie. Unter Einsatz von Service-Orientierten Architekturen (SOA) und Scientific Workflow Management Systemen (SWMS) können wir automatisierte Planvergleichsstudien verschiedener Bestrahlungstechniken durchführen. Darüber hinaus konzentrieren wir uns zunehmend auf Anwendungsfelder der Künstlichen Intelligenz (KI) in der Medizin wie z.B. die Entwicklung innovativer Machine Learning (ML) und Natural Language Processing (NLP) Tools zur automatisierten Analyse unserer umfangreichen Datenbestände.
Team
Leitung

Andreas Kudak
Leitung Medizinische Informatik in der Radioonkologie (Abteilung für Radioonkologie und Strahlentherapie)
Medizininformatiker, M.Sc.
Wissenschaftlicher Mitarbeiter (Abteilung für Radioonkologie und Strahlentherapie)

Matthias Dostal
Leitung Medizinische Informatik in der Radioonkologie (Abteilung für Radioonkologie und Strahlentherapie)
Medizininformatiker, M.Sc.
Medizininformatiker (Abteilung für Radioonkologie und Strahlentherapie)

Dr. sc. hum. Dipl.-Inform. Med. Nina Bougatf
Management Consultant for Digital Innovation, Strategy & Transformation
Medizinische Informatik
Medizinische Dokumentation
Aktuelle Forschungsprojekte
HIRO Forschungsdatenbank
Ansprechpartner MIRO Team: Andreas Kudak, Matthias Dostal, Dr. Nina Bougatf
Zur Verbesserung der Durchführung von prospektiven und retrospektiven klinischen Studien betreiben wir seit 2009 unsere zentrale HIRO Forschungsdatenbank in der Abteilung für Radioonkologie und Strahlentherapie und am Heidelberger Ionenstrahl-Therapiezentrum (HIT). Die auf einer Telemedizinakte basierende Forschungsdatenbank beinhaltet alle diagnostisch und therapeutisch relevanten Daten zu Patienten, die in Heidelberg eine Bestrahlung erhalten. Zur Bereitstellung der DICOM-basierten Bild- und Bestrahlungsplanungsdaten (DICOM-RT-Daten) betreiben wir zusätzlich ein eigenes Picture Archiving and Communication System (PACS), welches komplett in die HIRO Forschungsdatenbank integriert ist. Eine Anzeige der DICOM-RT-Daten insbesondere der Bestrahlungspläne ist so direkt aus der Patientenakte heraus mit unserem webbasierten DICOM-RT-Viewer im Browser möglich. Um die Aktualität der klinischen, molekularen und radiologischen Daten aufrecht zu erhalten, tragen wir die Informationen fortlaufend aus den klinischen Primärsystemen zusammen. Der automatisierte HL7 Import von Bestrahlungsdaten, Laborbefunden und weiterführenden Informationen zu den Patienten, geht dabei eng einher mit der Arbeit unserer medizinischen Dokumentare, welche die importierten Daten auf Basis der Informationen aus unserem Krankenhausinformationssystem (KIS) vervollständigen.
HIRO Studiendokumentationssystem
Ansprechpartner MIRO Team: Andreas Kudak, Matthias Dostal, Dr. Nina Bougatf
Unser HIRO Studiendokumentationssystem (ehemals ULICE Studiendokumentationssystem) ist das Herzstück unserer HIRO Forschungsdatenbank und umfasst schon heute die eCRFs einer Vielzahl unserer klinischen Studien. Neben allen Partikeltherapiestudien werden zukünftig auch die eCRFs aller Studien mit Photonen abgebildet. Durch die direkte Verlinkung des Studiendokumentationssystems mit unserer zentralen HIRO Forschungsdatenbank übernehmen wir viele Daten automatisiert in die eCRFs der jeweiligen Studien (z.B. Dosisstatistiken, Laborwerte etc.). Dies erleichtert den Dokumentationsalltag der Study Nurses und Dokumentare immens. Durch unser Studiendokumentationssystem profitieren nicht nur die Mitarbeiter unserer Abteilung, sondern auch externe Partner im Rahmen von multizentrischen klinischen Studien. Durch unser flexibles Benutzer-, Rollen- und Rechtekonzept ist es möglich, die Zugriffrechte unterschiedlicher Standorte bis auf Feldebene standortspezifisch zu konfigurieren. Ein sicherer Zugriff von extern wird durch eine Zwei-Faktor-Authentisierung auf Basis von persönlichen Benutzerzertifikaten und einer Benutzerkennung mit dazugehörigen Passwort gewährleistet. Gemeinsam mit unserer abteilungsinternen Studienkoordination arbeiten wir durchgehend an einer studienübergreifenden Vereinheitlichung und Standardisierung unserer eCRFs, um langfristig eine hohe Qualität unserer Studiendokumentation sicherzustellen.
HIRO Projektverzeichnis
Ansprechpartner MIRO Team: Andreas Kudak
Projektpartner: Dr. Nicole Grau, Irene Penski (Abteilung für Radioonkologie und Strahlentherapie)
In unserer Abteilung werden viele unterschiedliche Projekte, wissenschaftliche Abschlussarbeiten und Studien im Rahmen der klinischen und translationalen Forschung durchgeführt. Zum bestmöglichen Management all dieser Projekte bündeln wir projektspezifische Daten sowie Status- und Ergebnisberichte der einzelnen Projekte in unserem abteilungsweiten HIRO Projektverzeichnis. Durch die zentrale Verwaltung aller Projekte bieten wir die Möglichkeiten Ressourcen zu bündeln und Know-how zu verknüpfen. Mit dem HIRO Projektverzeichnis fördern wir so eine positive Entwicklung aller Forschungsprojekte in der Radioonkologie und Strahlentherapie am Universitätsklinikum Heidelberg.
Analyseplattform für Planvergleichsstudien
Ansprechpartner MIRO Team: Dr. Nina Bougatf
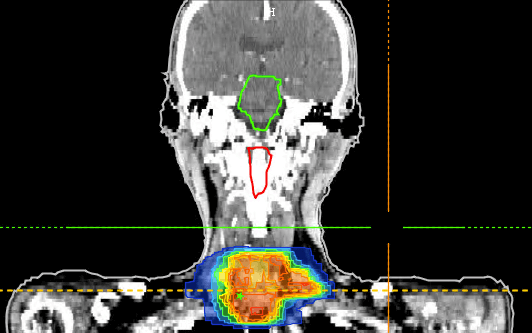
Zur Analyse der heterogenen klinischen Daten in unserer HIRO Forschunsgdatenbank haben wir eine service-orientierte workflow-basierte Analyseplattform aufgebaut, mit deren Hilfe patientenübergreifende bildbasierte Analysen automatisiert durchgeführt werden. Die Analyseplattform wird auf Basis von existierenden radioonkologischen Analysetools, die als Web Services zur Verfügung stehen und unter Einsatz eines Workflow Management Systems realisiert und direkt an die zentrale HIRO Forschungsdatenbank angebunden. Dadurch werden kombinierte Analysen von radioonkologischen Bild- und Bestrahlungsplanungsdaten sowie klinischen Daten automatisiert und standardisiert durchgeführt.
Die Analyseplattform wird vor allem für die Durchführung von strahlentherapeutischen Planvergleichsstudien genutzt, bei denen patientenübergreifende Dosisstatistiken verschiedener Bestrahlungstechniken berechnet und miteinander verglichen werden. Mit Hilfe dieser Planvergleichsstudien kann gezeigt werden, welche Patienten im Hinblick auf das Zielvolumen aber insbesondere auch im Hinblick auf die Risikoorgane tatsächlich von der jeweiligen Bestrahlungstechnik profitieren. Mit Hilfe der Analyseplattform konnten schon zahlreiche Planvergleichsstudien erfolgreich zusammen mit den klinischen Forschungsgruppen unserer Abteilung durchgeführt und publiziert werden.
Machine Learning
Ansprechpartner MIRO Team: Andreas Kudak, Matthias Dostal
Zur Steigerung der Effizienz in der Radioonkologie forschen wir an neusten Technologien in unterschiedlichen Anwendungsfeldern. Besonders im Zusammenhang mit Big Data rückt dabei das Forschungsgebiet Machine Learning (ML) als Teilaspekt der Künstlichen Intelligenz (KI) in unserer Abteilung immer mehr in den Vordergrund. So führen wir Ähnlichkeitsanalysen auf den umfangreichen Kollektiven unserer retrospektiven Daten in der HIRO Forschungsdatenbank durch, um Prognosemodelle für medizinische Fragestellungen zu generieren. Für das Trainieren der komplexen künstlichen neuronalen Netze (KNN) benötigen wir auch eine präzise Extraktion der wichtigsten Informationen aus unseren klinischen Primärsystemen. Hierbei setzt unser Team verstärkt auf Natural Language Processing (NLP), also die Verarbeitung der natürlichen Sprache mit Hilfe von Computersystemen. Der Mehrwert von NLP spiegelt sich auch in unserer HIRO Forschungsdatenbank wieder, sodass unsere Forschungsgruppen in der Abteilung Radioonkologie und Strahlentherpie ebenfalls von unserer Arbeit profitieren.
Electronic Patient Reported Outcomes
Ansprechpartner MIRO Team: Matthias Dostal, Andreas Kudak
Projektpartner: Prof. Dr. Martin Dugas, Dr. med. Christian Niklas
Zur Erfassung des Wohlbefindens unserer Patienten nutzen wir in unserer Abteilung ImiEDC, ein auf OpenEDC basierendes Electronic Data Capture (EDC) System des Instituts für Medizinische Informatik (IMI). Während der Wartezeiten in der Studienambulanz bieten wir unseren Patienten die Möglichkeit Fragebögen zum aktuellen Gesundheitszustand und der Lebensqualität auf mobilen Tablets auszufüllen. Die Ergebnisse werden automatisch an die klinischen Systeme unserer Abteilung übermittelt und stehen unseren Ärzten direkt zur Verfügung. Zukünftig soll das System so erweitert werden, dass die Befragung unserer Patienten nicht mehr im Universitätsklinikum Heidelberg erfolgen muss, sondern eine regelmäßige Befragung auf privaten Geräten zu Hause durchgeführt werden kann. Mit der Einführung unserer ePROMs verbessern wir die Nachsorge unserer Patienten und gehen einen weiteren Schritt in Richtung einer vollständig digitalisierten Radioonkologie.
HIGHMED Use Case Onkologie
Ansprechpartner MIRO Team: Andreas Kudak, Dr. Naved Chaudhri
Das Konsortium HiGHmed bündelt und integriert Kompetenzen von acht Universitätskliniken und medizinischen Fakultäten sowie weiteren Partnern aus Wissenschaft und Industrie mit dem Ziel, innovative Informationsinfrastrukturen zu entwickeln und so einen schnelleren Transfer von Ergebnissen aus der Forschung in die klinische Praxis zu ermöglichen. Anhand von drei wissenschaftlich anspruchsvollen klinischen Use Cases in den Bereichen Onkologie, Kardiologie und Infektionskontrolle werden die Datenintegrationszentren beispielhaft demonstrieren, wie Daten, Informationen und Wissen aus Krankenversorgung sowie klinischer und biomedizinischer Forschung zum Wohle von Patienten über die Grenzen von Standorten hinweg verknüpft werden können. Zur effizienten Datennutzung zwischen den Einrichtungen setzt das Konsortium auf offene, standardisierte und interoperable Lösungen, die auf andere klinische Anwendungsfälle übertragen und nachhaltig in den Betrieb der Universitätsklinika integriert werden können. Datenschutz und Datensicherheit haben dabei höchste Priorität.
Der Use Case Onkologie befasst sich mit der Herausforderung, enorme Datenmengen aus der Genomsequenzierung und Radiologie in die klinische Praxis zu integrieren. Ein virtuelles Onkologiezentrum wird den Behandlungsverlauf von Krebspatienten veranschaulichen und den Kliniken, Forschungseinrichtungen, Ärzten und Patienten als Austauschplattform dienen. So sollen ähnliche Krebsfälle besser erkannt und eine individuelle patientenorientierte Behandlung ermöglicht werden.
Pilotierung Broad Consent
Ansprechpartner MIRO Team: Andreas Kudak, Karen Lossner
„Broad Consent“ („Breite Einwilligung“) ist ein bundesweites Förderprojekt der Medizininformatik-Initiative (MII). Darin arbeiten Wissenschaftlerinnen und Wissenschaftler aus Medizin, Informatik und weiterer Fachrichtungen der deutschen Universitätskliniken zusammen. Ihr Ziel ist es, die Patientendaten, die während eines Klinikaufenthalts entstehen, bundesweit digital zu vernetzen. So kann mit diesen Daten geforscht werden, um Krankheiten zukünftig schneller und besser heilen zu können. Das Bundesministerium für Bildung und Forschung (BMBF) fördert die Initiative zunächst bis 2021 mit rund 160 Millionen Euro.
Das Universitätsklinikum Heidelberg ist ein Standort des HiGHmed Konsortiums, dass durch die MI-I gefördert wird. Im Rahmen von HiGHmed wird der Broad Consent ab 2021 in der Abteilung für Radioonkologie und Strahlentherapie stellvertretend für das gesamte Universitätsklinikum Heidelberg pilotiert. Das Projekt wird geleitet vom HiGHmed Standortsprecher Prof. Dr. Christoph Dieterich und der Leitung der MIRO AG Andreas Kudak und Matthias Dostal.
Ab Anfang 2021 werden alle Patienten der Abteilung für Radioonkologie und Strahlentherapie bei ihrem Aufnahmegespräch in den Ambulanzen gefragt, ob ihre pseudonymisierten Gesundheitsdaten ggf. Biomaterialien für die medizinische Forschung verwendet werden dürfen.
CLINIC 5.1 – Comprehensive Lifesciences Neural
Ansprechpartner MIRO Team: Andreas Kudak, Katharina Stein
Projektpartner: Dr. med. Dr. rer. nat. Maximilian Knoll, Prof. Dr. rer. nat. Markus Alber, PD Dr. med. Stefan Körber
Im Rahmen des Projektes CLINIC 5.1 (Comprehensive Lifesciences Neural Information Computing) entwickeln Industriepartner, das Deutsche Krebsforschungszentrum (DKFZ) und die Universität Heidelberg zusammen mit dem Universitätsklinikum Heidelberg beispielhaft anhand des Prostatakarzinoms neue und marktorientierte Entscheidungsunterstützungssysteme für Ärzte, die auf Künstlicher Intelligenz (KI) beruhen. Gefördert wird das Verbundprojekt durch das Bundesministerium für Wirtschaft und Energie (BMWK).
Im Unterprojekt „Strahlentherapie“ werden die Kohorten zur Entwicklung eines auf Künstlicher Intelligenz basierten Clinical Decision Support Systems (CDSS) definiert und kuriert. Die diagnostisch und therapeutisch relevanten Daten werden zur Erstellung eines Digital Twins aus den verschiedenen klinischen Primärsystemen unserer Abteilung in der HIRO Forschungsdatenbank zusammengetragen. Anschließend werden auf Grundlage der DICOM-basierten Bild- und Bestrahlungsplanungsdaten, sowie der klinischen Daten die radioonkologischen Patientenmodelle weiterentwickelt. Der Schwerpunkt liegt hierbei insbesondere auf der Auswertung der PSMA-PET-Bildgebung des Patienten.
Wir erhoffen uns durch die Erhebung und Auswertung qualitativ hochwertiger Datensätze und der Erstellung von KI-Modellen die klinische Entscheidungsfindung in der Strahlentherapie zu unterstützen und damit zur Steigerung der Behandlungsqualität beizutragen.
Weitere Projekte
DKTK RADPLANET
Ansprechpartner MIRO Team: Matthias Dostal, Andreas Kudak
Projektpartner: Prof. Dr. Amir Abdollahi, Dr. Maximillian Knoll
Das Deutsche Konsortium für Translationale Krebsforschung (DKTK) vereint mehr als 20 Institutionen und Universitätskliniken an acht Standorten in ganz Deutschland. Das Hauptziel von DKTK ist es, erfolgversprechende Ansätze der Krebsforschung schneller in die klinische Praxis zu bringen. Unter anderem liegt der Schwerpunkt der Forschung auf der Durchführung von Studien der klinischen Phasen I -II.
In RadPlaNet ermöglichen wir in der der DKTK Radiation Oncology Group (ROG) die pseudonymisierte Studiendokumentation mit einem integrierten Picture Archiving and Communication System (PACS) zum Austausch von radiologischen Bilddaten zwischen den Standorten. Schwerpunktmäßig hosten wir bei uns die Daten der DKTK-ROG-Gliom Studie.
ETOILE Database
Ansprechpartner MIRO Team: Matthias Dostal
Im Rahmen des ETOILE Konsortiums wird unter der Führung der Universitätsklinik Lyon die randomisierte Studie PHRC ETOILE durchgeführt. Zum Vergleich von Schwerionentherapie und konventioneller Photonen-/Protonen-Therapie bei strahlenresistenten Tumoren kooperieren 22 Standorte in Frankreich, Italien und Deutschland miteinander.
Wir hosten die Studiendatenbank des ETOILE Konsortiums als einen Mandanten in unserer HIRO Forschungsdatenbank. Über die ETOILE Datenbak wird ein Austausch von Dokumenten, Bild- und Bestrahlungsdaten zwischen den verschiedenen Standorten ermöglicht.
Fast Register
Ansprechpartner MIRO Team: Matthias Dostal, Andreas Kudak, Dr. Nina Bougatf
Projektpartner: Dr. Loraine Busetto (Neurologie und Poliklinik)
Eine bestmögliche Versorgung von Schlaganfallpatienten erfordert eine enge Zusammenarbeit und Integration von regionalen und zentralen Schlaganfallzentren. Um dies zu realisieren wurde das Schlaganfall Konsortium Rhein-Neckar (FAST) ins Leben gerufen, welches mehr als 20 regionale Zentren miteinander verbindet.
Wir hosten die Registerdatenbank des Schlaganfallkonsortiums Rhein-Neckar als einen Mandanten in unserer HIRO Forschungsdatenbank. Hierzu stellen wir eine einheitliche IT-Infrastruktur zur pseudonymisierten Dokumentation der erhobenen Daten und zur Verlinkung der zugehörigen Bilddaten bereit.
LGG Referenzzentrum
Ansprechpartner MIRO Team: Andreas Kudak
Projektpartner: Dr. Semi Harrabi (Abteilung für Radioonkologie und Strahlentherapie)
Die Abteilung Radioonkologie und Strahlentherapie des Universitätsklinkiums Heidelberg betreibt seit 2019 eines der deutschlandweiten Referenzzentren für Strahlentherapie für niedriggradig maligne Gliome (LGG) bei Kindern und Jugendlichen unter 18 Jahren. Die erfahrenen Radioonkologen und Strahlentherapeuten des Universitätsklinikums Heidelberg stehen dabei den behandelnden Einrichtungen mit einer Zweitmeinung zur Seite.
Innerhalb der demilitarisierten Zone des Universitätsklinikums Heidelberg betreibt unser Team ein Picture Archiving and Communication System (PACS), welches den sicheren Austausch von DICOM-Dateien ermöglicht. Wir stellen so einen automatisierten und unkomplizierten Transport der radiologischen Bilddaten und den dazugehörigen Befunden zwischen dem Medical Data and Picture Exchange Bildserver (MDPE) des LGG Referenzzentrums, den behandelnden Einrichtungen und den Radioonkologen am Universitätsklinikum Heidelberg her.
Nationales Telemedizinportal
Ansprechpartner MIRO Team: Andreas Kudak
Projektpartner: Bettina Reck (Zentrum für Informations- und Medizintechnik), Marcus Gudera (Geschäftsbereich 2 - 2.2 Patientenverwaltung)
Das Universitätsklinikum Heidelberg erhält täglich viele Behandlungsanfragen aus dem In- und Ausland. Zur Abwicklung der internationalen Behandlungsanfragen betreibt das International Office schon jetzt erfolgreich ein professionelles Anfragenportal am Universitätsklinikum Heidelberg. Das auf einer Telemedizinakte basierende Portal wird zurzeit auf nationale Behandlungsanfragen ausgerollt. Hierzu wurde ein Pilotprojekt zusammen mit dem Nationalen Centrum für Tumorerkrankungen (NCT) in Heidelberg ins Leben gerufen.
Als zentrale Anlaufstelle für Krebspatienten bearbeitet das NCT in Heidelberg täglich viele unterschiedliche Behandlungs- und Zweitmeinungsanfragen, die interdisziplinär begutachtet und beantwortet werden müssen. Um die meist zeitkritischen Anfragen adäquat zu beantworten entwickelt das NCT zusammen mit dem Team der Medizinischen Informatik in der Radioonkologie zurzeit ein aktenbasiertes Anfragemanagement. Mit dem Telemedizinportal schaffen wir anfragenden Zuweisern und Patienten die Möglichkeit medizinische Dokumente vorab zu kategorisieren und ebenso sicher wie unkompliziert an das NCT zu übermitteln. Die Behandlungsanfragen können zudem durch das Hochladen von radiologischen Bilddaten ergänzt werden, sodass der aufwendige Postversand von CDs für Zuweiser und Patienten entfällt. Nach Übermittlung der Daten wird die Behandlungsanfrage anschließend direkt im Telemedizinportal durch Mitarbeiter des NCT bearbeitet.
SACRO Database
Ansprechpartner MIRO Team: Matthias Dostal
Projektpartner: Prof. Dr. Matthias Uhl (Abteilung für Radioonkologie und Strahlentherapie)
Unter der Führung der Italian Sarcoma Group wird die multizentrische Wirksamkeitsstudie zum Vergleich von Operation und Bestrahlung bei sakralen Chordomen durchgeführt. Beteiligt sind 10 Standorte aus verschiedenen europäischen Ländern.
Wir hosten die Studiendatenbank des SACRO Konsortiums als einen Mandanten in unserer HIRO Forschungsdatenbank. Über die SACRO Datenbak wird ein Austausch von Dokumenten, Bild- und Bestrahlungsdaten zwischen den verschiedenen Standorten ermöglicht.
Forschungskooperationen
NCT Krebsregister
Ansprechpartner MIRO Team: Andreas Kudak, Matthias Dostal
Arbeitsgruppe Kinderonkologie
Ansprechpartner MIRO Team: Andreas Kudak
Projektpartner: Dr. med. Semi Ben Harrabi
Arbeitsgruppe Kopf-Hals-Tumore
Ansprechpartner MIRO Team: Andreas Kudak, Matthias Dostal
Projektpartner: PD Dr. med. Sebastian Adeberg
Arbeitsgruppe Neuro-Radioonkologie
Ansprechpartner MIRO Team: Andreas Kudak
Projektpartner: PD Dr. med. Sebastian Adeberg
Forschungsgruppe Sarkome
Ansprechpartner MIRO Team: Andreas Kudak
Projektpartner: PD Dr. med. Matthias Uhl
Molekulare und Translationale Radioonkologie
Ansprechpartner MIRO Team: Andreas Kudak, Matthias Dostal
Projektpartner: Prof. Dr. Amir Abdollahi
Thorakale Radioonkologie
Ansprechpartner MIRO Team: Andreas Kudak
Projektpartner: Dr. Rami El Shafie