Interviews
RNZ Interview

„Ich bin stolz wie Bolle“
Die HIT-Direktoren Prof. Thomas Haberer und Prof. Jürgen Debus im Gespräch
Mit welchen Gefühlen sehen Sie der offiziellen Eröffnung der Gantry am Montag entgegen?
Debus: Das war schon ein gewaltiger Stapellauf. Es ist für mich wie die Geburt eines Kindes, nur mit einer deutlich verlängerten Schwangerschaft.
Haberer: Ich bin stolz wie Bolle, zumal wir ja zusammen mit der Gesellschaft für Schwerionenforschung in Darmstadt 15 Jahre an der Entwicklung der Gantry mitgearbeitet haben und in unserem Budget von 119 Millionen Euro geblieben sind.
Warum hat es von der Eröffnung des HIT im November 2009 noch fast drei Jahre gedauert, bis die Gantry jetzt in Betrieb geht?
Debus: Das war von Anfang an so geplant, das HIT wurde ja nicht schlüsselfertig übergeben wie ein Haus. Bis ein technisch und medizinisch so komplexes System läuft, braucht es Zeit. Wir mussten auch die Mitarbeiter schulen und die Qualität sicherstellen.
Haberer: Da wir das HIT technisch selbst mitentwickelt haben, konnten wir die Abläufe weiter verbessern, seit die ersten beiden Behandlungsplätze vor zwei Jahren in Betrieb gegangen sind. Parallel dazu haben wir den dritten Behandlungsplatz in der Gantry optimiert.
Wann wird der erste Patient in der Gantry behandelt?
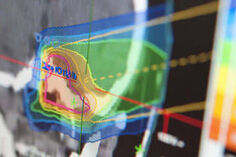
Debus: Die ersten drei Patienten mit Hirntumoren waren schon da und sind je sechsmal bestrahlt worden. Die Bestrahlung ist damit erst einmal abgeschlossen. Ein Patient hat einen Tumor an einer sehr kritischen Stelle, zwischen den Sehnerven der Augen. Da ist es besonders wichtig, den Strahl präzise auszurichten. Das ermöglicht uns die Gantry, die sich um den Patienten dreht.
Wie viele Patienten sollen in der Gantry in Zukunft behandelt werden?
Debus: Dieser dritte Platz hat genau so viel Potenzial wie die beiden anderen Horizontalplätze. Wir können hier also knapp 300 Patienten jährlich behandeln. Insgesamt haben wir am HIT bisher rund 1000 Patientenbehandelt.
Haberer: Die Bestrahlungen an den drei Plätzen laufen täglich 16 Stunden an 300 Tagen im Jahr.
Profitieren auch Kinder von dem neuen Bestrahlungsplatz?
Debus: Gerade für Kinder, beispielsweise mit einem Rückenmarkstumor oder einem Hirntumor, ist diese Art der Bestrahlung sehr geeignet, weil der Strahl den kürzesten Weg zum Tumor nimmt und das Gewebe optimal schont. Wir kommen auch mit einer geringeren Strahlendosis aus, der Patient spürt also weniger Nebenwirkungen.
Als weltweit erste Anlage hat das HIT eine drehbare Gantry, das ist auch für die Forschung interessant. Welche Studien sind geplant?
Haberer: Wir werden viele Studien durchführen – die Gantry ist ja weltweit einmalig – und die Behandlungsergebnisse mit einer konventionellen Strahlentherapie vergleichen. Natürlich werden wir auch eine Kosten-Nutzen-Analyse machen. Wir können hier an allen drei Plätzen mit Protonen, Helium-, Sauerstoff- und Kohlenstoff-Ionen bestrahlen. Zur Zeit untersuchen wir beispielsweise, wie Zellkulturen reagieren, wenn man sie mit Sauerstoff-Ionen bestrahlt.
Welche Pläne haben Sie für die Zukunft der Gantry?
Haberer: Wir wollen Qualität und Geschwindigkeit der Bestrahlung weiter verbessern.
Debus: Daran arbeiten wir ständig, und alle Ergebnisse kommen sehr schnell den Patienten zugute, weil das HIT ja direkt in das Klinikum integriert ist.
Interview mit der Rhein-Neckar-Zeitung vom 27. Oktober
Interview mit Professor Dr. med. Dr. rer. nat. Jürgen Debus

Ärztlicher Direktor der Klinik für Radioonkologie und Strahlentherapie des Universitätsklinikums Heidelberg, Wissenschaftlich-medizinischer Leiter des HIT, Interview vom November 2009
Am 2. November 2009 wurde das Heidelberger Ionenstrahl-Therapiezentrum, kurz HIT genannt, nach sechsjähriger Bauzeit feierlich eröffnet. Beginnt nun in Heidelberg eine neue Ära in der onkologischen Strahlentherapie?
Das HIT ist sicherlich eines der größten medizinischen Forschungsprojekte, die jemals in Deutschland umgesetzt wurden. Das Universitätsklinikum Heidelberg ist stolz darauf, eine weltweit einzigartige Strahlentherapie-Anlage betreiben zu können, die mit Technologien von internationaler Spitzenklasse ausgestattet ist. Mit dem HIT beschreiten wir einen einzigartig innovativen, sehr erfolgversprechenden Weg innerhalb der onkologischen Strahlentherapie. Eine Bestrahlung mit Ionen wird vielen Krebspatienten helfen. Die klinischen Studien, die wir für die kommenden Jahre planen, werden uns zeigen, welche Tumoren mit welcher Strahlenqualität am erfolgreichsten behandelt werden können – ob mit Protonen, Schwerionen oder den konventionell eingesetzten Photonen. Das sind ganz wichtige Erkenntnisse, um eine Bestrahlung noch individueller auf jeden Tumorpatienten zuschneiden zu können und damit die Heilungschancen des einzelnen zu verbessern. Damit werden wir international neue Maßstäbe setzen können.
Ich möchte erwähnen, dass dieses Projekt erfolgreich realisiert werden konnte, weil schon in der Planungsphase vier international renommierte Partnerinstitute zusammen gearbeitet haben: die Klinik für Radioonkologie und Strahlentherapie des Universitätsklinikums Heidelberg, das GSI Helmholtzzentrum für Schwerionenforschung, Darmstadt, das Deutsche Krebsforschungszentrum, Heidelberg, und das Forschungszentrum Dresden-Rossendorf. HIT wurde als Kooperationsprojekt zwischen dem Universitätsklinikum Heidelberg und der Siemens AG Deutschland umgesetzt, die für die Installation der Bestrahlungseinheiten verantwortlich zeichnet.
Noch in diesem Jahr sollen die ersten Krebspatienten bestrahlt werden. Viele verbinden große Hoffnungen mit dieser Therapie. Doch wie vielen kann durch eine Bestrahlung im HIT tatsächlich geholfen werden?
Wir gehen davon aus, dass ca. fünf bis zehn Prozent aller Krebspatienten von einer Strahlentherapie mit Protonen oder Schwerionen profitieren werden. Das entspricht ca. 10.000 Patienten pro Jahr. Wenn das HIT in zwei Jahren sein Kapazitätsmaximum erreicht hat, können hier jährlich 1.300 Menschen bestrahlt werden. Dazu gehören Patienten, die auf die herkömmliche Photonentherapie – die Röntgen- oder Gammabestrahlung – gar nicht oder nur schlecht ansprechen und deren Tumor trotz Bestrahlung weiter wächst. Dazu gehören auch Tumoren, die tief im Körper liegen oder von extrem strahlenempfindlichem gesunden Gewebe umgeben sind, wie beispielsweise Auge, Sehnerv, Hirnstamm oder Darm. Es ist in diesen Fällen mit der herkömmlichen Strahlentherapie technisch einfach nicht möglich, eine ausreichend hohe, den Tumor zerstörende Strahlendosis zu verabreichen und gleichzeitig das Normalgewebe oder angrenzende Organe ausreichend zu schonen. Das HIT soll mit seiner technischen Ausstattung der Spitzenklasse und der sehr wirksamen Protonen- und Schwerionenstrahlung diese Behandlungslücke schließen.
Welche Tumorpatienten werden im HIT bestrahlt?
Wir werden mit der Bestrahlung von Patienten beginnen, die an Chordomen und Chondrosarkomen der Schädelbasis leiden – das sind Tumoren, die vom Knochen- und Knorpelgewebe dieser Region ausgehen –, sowie Patienten mit großen adenoidzystischen Speicheldrüsenkarzinomen. Im Rahmen unserer klinischen Studien beim GSI Helmholtzzentrum für Schwerionenforschung wurden in den Jahren 1997 bis 2008 über 400 Patienten mit diesen Tumoren äußerst erfolgreich mit Schwerionen bestrahlt, ein großer Teil konnte geheilt werden. Diese exzellenten Studienergebnisse haben den Grundstein gelegt für den Bau des HIT. Die genannten Tumoren gelten heute als eindeutige Indikation für eine Therapie mit Schwerionen. Wir freuen uns, dass unser über viele Jahre erworbenes Know-how bei der Schwerionentherapie nun den Patienten im HIT zugutekommt.
Welche klinischen Studien mit Patienten sind im HIT geplant?
Das HIT ist die europaweit erste in ein Krankenhaus integrierte Therapie-Anlage, an der mit Protonen und Schwerionen bestrahlt werden kann. Damit sind vergleichende klinische Studien möglich.
Wir planen für die kommenden Jahre mehrere klinische Studien, in denen wir untersuchen wollen, welche weiteren, strahlentherapeutisch bisher schwer zu beherrschenden Tumoren mit Protonen oder Schwerionen effektiver behandelt, vielleicht sogar geheilt werden können. Diese Studien werden sehr sorgfältig vorbereitet und nach und nach in den nächsten Jahren aktiviert. Die Klinik für Radioonkologie und Strahlentherapie des Universitätsklinikums Heidelberg hat gemeinsam mit der Deutschen Gesellschaft für Radioonkologie (DEGRO) und den Krankenkassen eine Liste von Tumorerkrankungen erstellt, die für klinische Studien im HIT vorgesehen sind. Sie ist auf unserer Website einzusehen. Dazu gehören z.B. Patienten mit bestimmten Tumoren der Prostata, der Lunge und der Leber sowie Tumoren bei Kindern.
Warum profitieren insbesondere auch Kinder von einer Therapie im HIT?
Bei Kindern ist es besonders wichtig, Langzeitnebenwirkungen einer Therapie zu vermeiden. Da es mit Ionenstrahlen sehr gut möglich ist, das gesunde Gewebe zu schonen, können Wachstums- und Entwicklungsdefizite sowie das Entstehen von Zweittumoren vermieden werden. Zu den häufigsten kindlichen Tumoren, die in den nächsten Jahren in klinischen Studien im HIT bestrahlt werden, gehören Hirntumore und Weichteiltumore, die so genannten Sarkome.
Heidelberg wird das Koordinationszentrum aller in Deutschland durchgeführten klinischen Studien zur Protonenbestrahlung sein. Welche anderen deutschen Zentren führen eine solche Therapie durch?
In Deutschland werden in den nächsten drei Jahren noch zwei weitere Zentren in Marburg und Kiel eine kombinierte Protonen- und Kohlenstoffionentherapie anbieten. Ein Zentrum in München, das Rinecker Proton Therapy Center (RPTC), hat im März 2009 die Bestrahlungen mit Protonen aufgenommen. Das Westdeutsche Protonentherapiezentrum Essen wird im nächsten Jahr folgen.
Die Klinik für Radioonkologie und Strahlentherapie wird in Abstimmung mit dem Deutschen Krebsforschungszentrum (DKFZ), Heidelberg, als Koordinationszentrum wirken, die klinischen Studien abstimmen und die Ergebnisse zusammenführen. Damit wurde sie von der Deutschen Gesellschaft für Radioonkologie (DEGRO) beauftragt. Das HIT ist auf längere Zeit die einzige Therapie-Anlage weltweit, an der an einer Gantry mit Protonen und mit Schwerionen bestrahlt werden kann.
Warum kann man mit Ionenstrahlung so außerordentlich präzise bestrahlen?
Ionenstrahlung besteht aus Ionen. Das sind elektrisch geladene Teilchen – Protonen oder Schwerionen. Sie hat gegenüber der herkömmlichen Photonenbestrahlung mehrere Vorteile. Der Ionenstrahl durchschlägt das Gewebe schnell wie ein Pfeil. Dabei verliert er im Gegensatz zum Photonenstrahl kaum Energie durch Streustrahlung an das Nachbargewebe und gibt erst ganz am Ende seiner Reichweite – dort, wo der Tumor liegt – seine gesamte wirksame Energie auf einen Schlag an das Gewebe ab. Man nennt diesen Bereich Bragg-Peak. Hier erreicht die Strahlung ihren Spitzenwert. Hinter dem Tumor fällt die Dosis auf nahezu null ab. Das heißt, das benachbarte, vor und hinter dem Tumor liegende Normalgewebe, wird bei einer Ionentherapie so optimal wie niemals zuvor geschont – das ist besonders wichtig, wenn empfindliche Organe wie Auge oder Darm benachbart sind.
Je nach Lage des Tumors im Körper kann der Ionenstrahl so gesteuert werden, dass er bis zu 30 Zentimeter tief ins Gewebe eindringt – und damit bis zu zehnmal tiefer als ein Photonenstrahl. Darum erhalten mit einer Ionentherapie auch tief im Körper lokalisierte Tumoren eine ausreichend hohe Strahlendosis.
Hat die Ionenstrahlung neben ihrer höheren Präzision noch weitere Vorteile?
Schwerionen sind zusätzlich auch biologisch wirksamer. Sie haben eine größere Zerstörungskraft als die konventionelle Photonenstrahlung. Das heißt, eine mit Schwerionen bestrahlte Tumorzelle stirbt mit wesentlich größerer Wahrscheinlichkeit ab, weil das Erbgut der Zelle irreparabel geschädigt wird. Nach einer Photonenbestrahlung sind die Schäden am Erbgut oft weniger gravierend und können von der Tumorzelle repariert werden.
Schwerionen können außerdem auch Tumoren zerstören, die sehr langsam wachsen oder schlecht durchblutetet sind. Hier können Photonen therapeutisch so gut wie nichts ausrichten. Außerdem können mit Ionenstrahlen höhere Dosen verabreicht werden. Denn weil sie so genau treffen und gesundes Gewebe verschont bleibt, kann die Strahlendosis im Vergleich zur konventionellen Photonenbestrahlung erhöht werden – und zwar um bis zu 20 Prozent bei einer Protonenbestrahlung und um bis zu 35 Prozent bei einer Schwerionenbestrahlung. Je höher die Dosis, desto größer ist auch die Wahrscheinlichkeit, dass ein Patient geheilt werden kann.
Das HIT ist mit technischen Innovationen von internationaler Spitzenklasse ausgestattet. An erster Stelle ist die Schwerionen-Gantry zu nennen. Welche Vorteile bringt eine Gantry für die Therapie mit sich?
Das HIT ist die weltweit erste Therapie-Anlage mit einer Schwerionen-Gantry. Eine Gantry ist eine um 360° rotierbare Bestrahlungsquelle. In der konventionellen Strahlentherapie kommt sie schon seit vielen Jahren sehr erfolgreich zum Einsatz, so dass wir auf diese Erfahrungen aufbauen können. Im HIT wird diese Technologie erstmals für Schwerionen nutzbar gemacht.
Mit einer Gantry lässt sich der optimale Einstrahlwinkel des Therapiestrahls einstellen. Das ist bei kompliziert lokalisierten Tumoren hilfreich, wenn sehr strahlenempfindliches Gewebe im Einstrahlkanal des Therapiestrahls liegt. Um dieses Gewebe zu schützen, wird der Tumor aus verschiedenen Richtungen aus bestrahlt. Dabei rotiert die Gantry um den Patienten und bestrahlt von jeder Position aus mit der vorgegebenen Strahlenintensität. Die einzelnen Therapiestrahlen kreuzen sich im Tumor und addieren sich nur hier zur Gesamtdosis. Benachbartes gesundes Gewebe wird dadurch nur einem Bruchteil der Strahlendosis ausgesetzt und nimmt keinen Schaden.
Die Gantry wird erst 2010 in Betrieb gehen, weil die Anlage schrittweise in Betrieb genommen werden muss. Wir beginnen zunächst mit den Bestrahlungen an den beiden anderen Bestrahlungsplätzen, die mit einem horizontalen festen Therapiestrahl ausgestattet sind.
Ein Krebspatient, der im HIT bestrahlt wird, erhält eine Strahlentherapie von weltweit größter Präzision und von weltweit höchster Sicherheit. Wie kann das gewährleistet werden?
Im HIT kommt das so genannte „Intensitätsmodulierte Rasterscan-Verfahren“ zum Einsatz, ein Bestrahlungsverfahren, mit dem tatsächlich eine weltweit niemals zuvor erreichte Präzision in der dreidimensionalen Bestrahlung von Tumoren erreicht wird. Bei diesem Verfahren wird der Tumor punktförmig vom Therapiestrahl „abgetastet“ und jeder einzelne Punkt mit der vorher berechneten Solldosis bestrahlt. Bildlich kann man sich das im Ergebnis dann so vorstellen: Maßgeschneiderte Strahlenbündel „ummanteln“ den Tumor millimetergenau – ähnlich wie ein Fingerhandschuh die Hand hautnah umhüllt. Entsprechend präzise ist die Bestrahlung.
Außerdem kommt im HIT die „Online-Therapie-Kontrolle“ zum Einsatz, mit der Lage und Intensität des Therapiestrahls im Körper 10.000 Mal pro Sekunde am Computer überprüft werden. Bei geringsten Abweichungen schaltet das Gerät innerhalb von einer halben Millisekunde ab – und reagiert damit 1.000 Mal schneller als ein Mensch im Reflex. Sicherer geht es nicht.
Wenn man sich die einzigartige Technik des HIT und die Vorteile der Ionenstrahlung vor Augen führt, liegt die Frage nahe, welche Bedeutung der herkömmlichen Strahlentherapie mit Photonen zukünftig noch zukommt?
Die konventionelle Strahlentherapie mit Photonen wird schon aus Gründen der Kapazität weiterhin ein unverzichtbarer Pfeiler in der onkologischen Therapie bleiben. Sie ist nach der Operation die erfolgreichste und am häufigsten eingesetzte Krebstherapie – und wird das auch bleiben.
Durch bahnbrechende Entwicklungen in der Medizinphysik und in der Informatik kam es in den letzten Jahrzehnten zu einer enormen Qualitätssteigerung auf dem Gebiet der Strahlentherapie mit Photonen und zu immer größeren Heilungserfolgen. Ermöglicht wurde dies durch die sehr leistungsfähigen Verfahren der Bildgebung wie Computer- und Magnetresonanztomografie, durch die Dreidimensionale Strahlentherapie-Planung und Computersimulation und durch die vielen verschiedenen, heute zur Verfügung stehenden Bestrahlungstechniken, aus denen für jeden Krebspatienten individuell das passende Verfahren ausgewählt wird.
Erwähnen möchte ich auch, dass beispielsweise die Intensitätsmodulierte Strahlentherapie oder auch eine Gantry schon seit vielen Jahren in der konventionellen Strahlentherapie sehr erfolgreich eingesetzt werden. Im HIT werden sie nun erstmals für die Ionentherapie nutzbar gemacht.
Welche Verfahren der konventionellen Strahlentherapie werden am Universitätsklinikum Heidelberg angeboten?
Alle – die „Intraoperative Strahlentherapie“, die „Intensitätsmodulierte Strahlentherapie“, die „Fraktionierte Stereotaktische Radiotherapie“, die „Tomotherapie“ und die „Bildgestützte Strahlentherapie“. Bei der Bestrahlungsplanung kommen die „Dreidimensionale Strahlentherapie-Planung“ und die „Virtuelle Simulation“ zum Einsatz.
Der Standort Heidelberg hat den Vorteil, das gesamte Arsenal der modernen strahlentherapeutischen Diagnostik und Therapie aus einer Hand anbieten zu können, weil HIT, Uni-Klinikum und benachbarte Forschungsinstitutionen, wie z.B. das Deutsche Krebsforschungszentrum, die Medizinische Fakultät der Universität Heidelberg mit ihrem Forschungsschwerpunkt Onkologie und das Nationale Centrum für Tumorerkrankungen, räumlich und personell eng zusammen arbeiten. Das HIT ist eingebettet in ein einzigartiges klinisches und wissenschaftliches Umfeld. Jeder Strahlentherapie-Patient in Heidelberg erhält eine Bestrahlung auf international höchstem Niveau, egal, welches Verfahren zum Einsatz kommt. Das können nur wenige Standorte auf der Welt leisten.
Wie können Patienten Kontakt zu den Ärzten im HIT aufnehmen?
Patienten können sich entweder persönlich oder über ihren behandelnden Arzt an uns wenden. Unsere Hotline ist unter +49 6221 56-5445 erreichbar. Anlaufstelle ist die Ambulanz der Klinik für Radioonkologie und Strahlentherapie in der Kopfklinik Heidelberg, Im Neuenheimer Feld 400, Tel. 06221 56-7611. Oder sie können eine E-Mail schreiben an strahlentherapie(at)med.uni-heidelberg.de. Weitere Informationen stehen auf unserer Website. Wichtig ist es, alle bisherigen Befunde und Unterlagen mitzubringen.
Interview mit Professor Dr. Thomas Haberer

Wissenschaftlich-technischer Direktor des HIT, Interview vom November 2009
Im Heidelberger Ionenstrahl-Therapiezentrum, HIT, wird für die Bestrahlung von Krebspatienten Ionenstrahlung eingesetzt. Was sind Ionen? Welche Ionen kommen im HIT zum Einsatz?
Ionen sind Atome, aus deren Hülle Elektronen entfernt wurden. Somit sind diese Ionen positiv geladen und können in elektromagnetischen Feldern beschleunigt und geführt werden. Im HIT werden Protonen - das Proton ist das Ion des Wasserstoffatoms -, Helium-, Kohlenstoff- und Sauerstoffionen eingesetzt. Protonen und Heliumionen ermöglichen gegenüber den in der konventionellen Strahlentherapie verwendeten Photonen eine präzisere Bestrahlung des zu behandelnden Volumens und somit eine deutlich
geringere Belastung des gesunden Gewebes, insbesondere der Risikoorgane. Neben dieser erhöhten Präzision in der Lokalisierung der Dosisverteilung zeichnen sich Kohlenstoff- und Sauerstoffionen durch eine erhöhte Wirksamkeit speziell am Ende ihrer Reichweite, also im Tumorgewebe, aus. Für die erste Phase der Patientenbehandlung werden Protonen und Kohlenstoffionen verwendet.
Wie werden die Ionen im HIT erzeugt?
Das HIT-Beschleunigersystem verfügt über zwei Ionenquellen, die derzeit im Parallelbetrieb Protonen- und Kohlenstoffstrahlen erzeugen. Herzstück der Ionenquelle ist die Plasmakammer, in der Magnetfelder die Ionen und Elektronen auf Kreisbahnen halten und Mikrowellen zur effizienten Heizung überlagert werden. In die Plasmakammer wird ein zunächst neutrales Gas geleitet. Aufgrund der Heizung werden die sich aus der Atomhülle lösenden Elektronen hoch beschleunigt und ionisieren nun weitere Gasmoleküle. Aus dem nun entstehenden Plasma werden die positiv geladenen Ionen durch Anlegen einer Hochspannung aus der Kammer extrahiert.
Was passiert im Linearbeschleuniger?
Im Linearbeschleuniger werden aus dem konstanten Strom aus den Ionenquellen Teilchenpakete gebildet, die in Hochfrequenzstrukturen simultan beschleunigt und gebündelt werden. Der HIT-Linearbeschleuniger arbeitet mit einer Frequenz von 216 MHz (Megahertz) und ermöglicht auf diese Weise binnen einer extrem kurzen Strecke von nur fünf Metern die Beschleunigung der Ionen auf etwa 10 Prozent der Lichtgeschwindigkeit.
Was passiert im Synchrotron?
Im Synchrotron werden die vom Linearbeschleuniger gelieferten Ionenpakete mittels ringförmig angeordneter Magnete in eine Kreisbahn gelenkt und während etwa einer Million Umläufe in hochfrequenzgespeisten Beschleunigerstrukturen sukzessive auf bis zu 75 Prozent der Lichtgeschwindigkeit gebracht. Da die magnetischen Führungsfelder synchron mit steigender Energie des umlaufenden Strahls geändert werden, wird dieser Beschleunigertyp Synchrotron genannt.
Können Sie kurz den Weg der Ionen bzw. des Therapiestahls von seiner Erzeugung bis zum Patienten beschreiben?
Der aus den Ionenquellen extrahierte Therapiestrahl wird in der Niederenergiestrahlführung zum Linearbeschleuniger geführt, dort für die Injektion in das Synchrotron vorbeschleunigt und in der Mittelenergiestrahlführung zum Ringbeschleuniger transportiert. Im Synchrotron werden die Ionenpakete auf diejenige Endenergie beschleunigt, welche zur Bestrahlung des aktuell behandelten Patienten benötigt wird. Ein kombiniertes Extraktionssystem aus elektrostatischen und magnetischen Feldern leitet den Therapiestrahl in die Hochenergiestrahlführung, welche bis an den Behandlungsraum reicht.
Im HIT wird die weltweit höchste Präzision bei einer Strahlentherapie erreicht, weil eine besondere Bestrahlungsmethode zum Einsatz kommt, die „Intensitätsmodulierte Strahlentherapie“. Sie wurde unter Ihrer Leitung beim GSI Helmholtzzentrum für Schwerionenforschung entwickelt. Wie funktioniert dieses Verfahren?
Im HIT kommt das intensitätskontrollierte Rasterscan-Verfahren zum Einsatz, welches im Rahmen meiner Doktorarbeit beim GSI Helmholtzzentrum für Schwerionenforschung entwickelt wurde. Diese Methode ist das weltweit präziseste Bestrahlungsverfahren. Es kombiniert die seitliche Ablenkung der Ionen in schnellen Magneten mit der Variation der Strahlenergie im Synchrotron, um die Reichweite des Therapiestrahls im Patienten exakt festlegen zu können. Mit Hilfe eines Computertomographen wird das zu bestrahlende Volumen exakt festgelegt und in wenige Millimeter dünne Schichten aufgeteilt. Im Rahmen der Bestrahlungsplanung wird nun jede Schicht in Bildpunkte zerlegt und für jeden der bis zu 100.000 Bildpunkte die optimale Teilchenzahl errechnet. Der auf wenige Millimeter gebündelte Ionenstrahl rastert nun Schicht für Schicht das Behandlungsvolumen ab und erzeugt intensitätsmodulierte und exakt an die zu bestrahlenden Konturen angepasste Dosisverteilungen, wodurch empfindliche Organe bestmöglich geschont werden können.
Trotz einer derart komplexen Technik und hohen Strahlungsenergien wird im HIT bei einer Bestrahlung die weltweit höchste Sicherheit gewährleistet? Hierzu wird die Online-Therapie-Kontrolle eingesetzt. Wie funktioniert sie?
Die Voraussetzung für den Einsatz der Rasterscan-Technik ist ein Kontroll- und Sicherheitssystem, das den komplexen Bestrahlungsprozess mit hoher Zeitauflösung überwacht. Herzstück dieses Systems sind Strahlmonitore, die bis zu 100.000mal in der Sekunde den Therapiestrahl vermessen und die Unterbrechung der Bestrahlung in weniger als einer tausendstel Sekunde möglich machen. Dieses Sicherheitssystem wurde vor der Freigabe von HIT für die Patientenbehandlung in mehreren Tausend Tests erfolgreich überprüft . Auch in der kommenden Betriebsphase werden regelmäßige Prüfungen sämtlicher Systeme vorgenommen.
Was ist eine Schwerionen-Gantry?
Die Schwerionengantry ist eine aufwendige Konstruktion, welche es erlaubt den Ionenstahl 360° um den Patienten zu drehen, um den optimalen Einstrahlwinkel für die Behandlung einzustellen. Somit können benachbarte wichtige Strukturen wie Auge oder Darm in schwierigen klinischen Konstellationen – das heißt, wenn sie dem Tumor dicht benachbart sind -, maximal geschont werden. Die HIT-Gantry ist die weltweit erste Realisierung einer drehbaren Strahlführung für Kohlenstoffionen. Zugleich ist in unsere Gantry das intensitätssgesteuerte Rasterscan-Verfahren integriert worden. Es ist das präziseste heute zur Verfügung stehende Bestrahlungsverfahren.
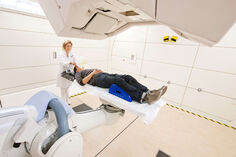
Das HIT ist mit robotergesteuerten Patientenliegen ausgestattet. Wie funktionieren sie?
Im HIT kommen weltweit einmalig kooperierende Robotersysteme zum Einsatz, die die optimale Positionierung des Patienten vor dem Bestrahlungssystem gewährleisten und die die Bestrahlungsposition des Patienten vor Bestrahlungsbeginn durch Röntgenbildgebung kontrollieren. Ein ursprünglich für die industrielle Anwendung entwickelter Roboterarm führt eine Patientenlagerungsplatte hochpräzise und zugleich in sechs Bewegungsrichtungen in die Behandlungsposition. Der Vorteil der Roboterliege liegt in der hohen Wiederholgenauigkeit und in der zusätzlichen Flexibilität bei der Wahl der Eintrittskanäle des Therapiestrahls, da der Patient auch in zwei Richtungen mit leichter Neigung gelagert werden kann.
Direkt vor der Bestrahlung wird die Position des Patienten noch mal durch „Digitales Röntgen“ überprüft. Wie funktioniert das?
Ein deckenverankerter Roboterarm trägt ein digitales Röntgensystem, bestehend aus einer Röntgenröhre und einem digitalen Bildaufnehmer. Der digitale Bildaufnehmer liefert direkt computerlesbare Röntgenbilder, wodurch die Filmentwicklung entfällt und brillante Röntgenbilder bei reduzierter Strahlendosis entstehen. Um die eingestellte Position des Patienten zu kontrollieren, wird das digitale Röntgenbild mit dem der Bestrahlungsplanung zugrunde liegenden Computertomogramm verglichen und ein Korrekturvektor errechnet. Diese Korrektur führt die Roboterliege aus und stellt so die größtmögliche Positionierungsgenauigkeit her.