Künstliche Befruchtung
Klinik für Gynäkologische Endokrinologie und FertilitätsstörungenErklärung
Präimplantationsdiagnostik (PID)
Die Abteilung für Gynäkologische Endokrinologie und Fertilitätsstörungen ist gemeinsam mit dem Institut für Humangenetik vom Sozialministerium als eines von zwei Zentren für die Durchführung der Präimplantationsdiagnostik in Baden-Württemberg zugelassen worden.
Techniken der Assistierten Reproduktion (ART)
Bei unerfülltem Kinderwunsch gibt es mehrere Behandlungsmöglichkeiten, die im IVF-Labor durchgeführt werden können:
Intra-Uterine Insemination (IUI)
Bei einer IUI wird das Ejakulat des Mannes aufgearbeitet und dabei bewegliche Spermien angereichert. Das aufgearbeitete Sperma wird dann direkt in die Gebärmutter der Partnerin übertragen. Die IUI wird idealerweise kurz vor dem Eisprung durchgeführt.
In Vitro Fertilisation (IVF)
Die IVF von Eizellen, also deren Befruchtung außerhalb des Körpers, erfolgt durch die Zugabe gut beweglicher Spermien wenige Stunden nach Eizellgewinnung. Diese schwimmen dann selbstständig zur Eizelle. Gelingt es einem der Spermien in die Eizelle einzudringen, kommt es zur Befruchtung.
Intracytoplasmatische Spermieninjektion (ICSI)
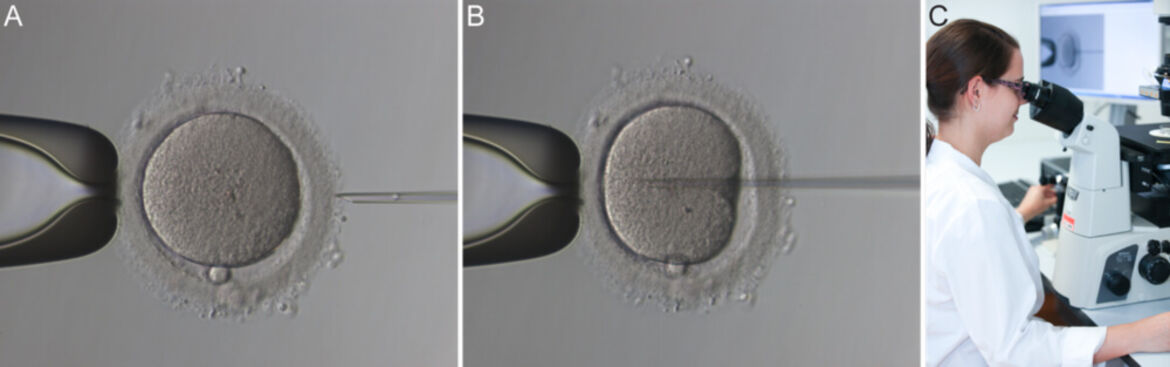
Bei einer geringen Anzahl und/oder stark eingeschränkter Beweglichkeit der Spermien, kann die Befruchtung durch Injektion eines einzelnen Spermiums in die Eizelle erfolgen.Es ist wichtig zu wissen, dass sich selten alle gewonnenen Eizellen befruchten lassen, selbst wenn das ICSI-Verfahren angewendet wird. Unbefruchtete und degenerierte Zellen werden verworfen.
IVM = in vitro Maturation
Die IVM ist ein Verfahren, bei dem nach einer nur kurzen hormonellen Stimulation unreife Eizellen aus den Eierstöcken entnommen, gereift, befruchtet und in die Gebärmutter zurückgesetzt werden. Diese Technik ist besonders bei Frauen bis zu einem Alter von max. 37 Jahren mit polyzystischen Eierstöcken geeignet.
Embryonalentwicklung
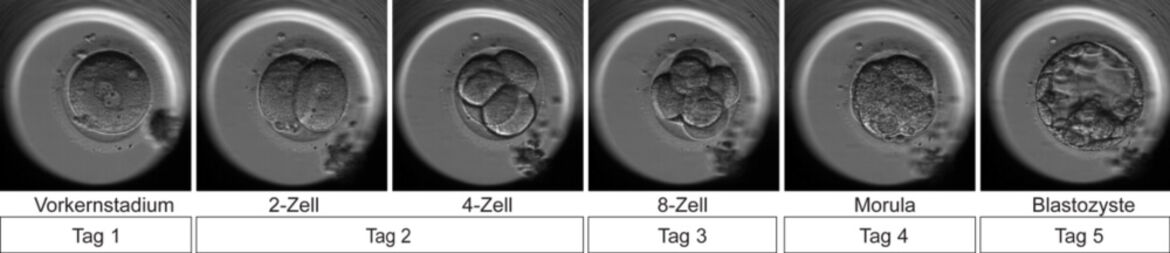
Etwa 18 Stunden nach dem Eindringen des Spermiums in die Eizelle kann das Team des IVF-Labors beurteilen, ob die Eizelle befruchtet ist. Bevor das genetische Material von Frau und Mann im Inneren der Eizelle verschmelzen, liegt es für einige Stunden noch getrennt in Form von zwei sogenannten Vorkernen vor (Vorkernstadium). Die befruchtete Eizelle teilt sich dann in den folgenden Tagen zum 2- bis 16-Zell Embryo. Am vierten Tag nach der Insemination bildet sich die Morula, aus der an Tag 5 eine Blastozyste hervorgeht.
Embryokultur

Im Regelfall werden maximal drei Vorkernstadien weiterkultiviert, mit Ausnahme der Blastozystenkultur (siehe unten). Sie entwickeln sich in Kultur zu Embryonen und werden zwei bis drei Tage nach Eizellgewinnung in die Gebärmutter eingesetzt. Der Transfer des Embryos findet im Nebenraum des Labors statt. Der Embryo ist zu diesem Zeitpunkt im Teilungsstadium.
Die Kultur von Embryonen erfolgt in speziellen Medien. Während dieser Zeit werden die Embryonen in Inkubatoren aufbewahrt. Sie gewährleisten ideale Bedingungen für die Entwicklung der Embryonen. Unser Labor verfügt seit dem Umzug in den Neubau der Frauenklinik im Sommer 2013 über eine komplett neue Ausstattung an Inkubatoren. Diese ermöglichen optimale Bedingungen für Ihre Embryonen.
Blastozystenkultur und EmbryoScope
Für eine optimale Beurteilung der Entwicklungsfähigkeit von Embryonen bieten wir eine verlängerte Embryokultur an (Blastozystenkultur). Dabei werden maximal fünf Embryonen bis zu 5 Tage kultiviert. Die Blastozystenkultur erfolgt dabei in der Regel im EmbryoScope.Das EmbryoScope ist ein Inkubator-System auf höchstem technischem Niveau mit integrierter Kamera. Im EmbryoScope werden alle 10 Minuten Fotos vom sich entwickelnden Embryo aufgenommen. Dadurch wird eine zeitlich hochauflösende und kontinuierliche Beurteilung der Embryonalentwicklung erreicht. Darauf basierend wird eine fundierte Entwicklungsprognose für jeden Embryo möglich.
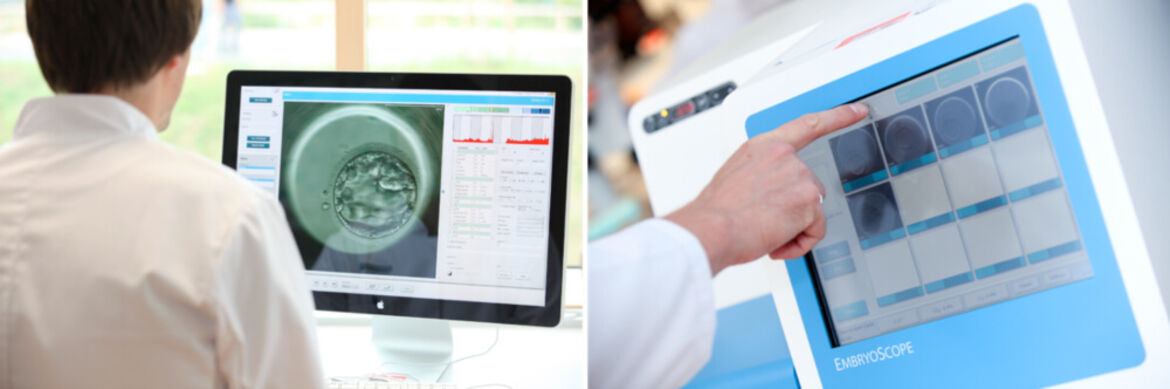
Video
Embryonalentwicklung bis zum Blastozystenstadium im EmbryoScope
Kryokonservierung
Für überzählige Vorkernstadien besteht im IVF-Labor die Möglichkeit des Einfrierens und der Lagerung in flüssigem Stickstoff bei -196°C (Kryokonservierung). Hierzu sind zwei Methoden im Labor etabliert: das Slow-Freezing und die Vitrifikation.
Die eingefrorenen Vorkernstadien können zu einem späteren Zeitpunkt wieder aufgetaut werden und als Embryonen in die Gebärmutter eingesetzt werden. Wenn kein Einfrieren gewünscht wird, werden überzählige Vorkernstadien verworfen.
Eine Kryokonservierung und das Auftauen überleben etwa 67 Prozent der eingefrorenen Vorkernstadien.
Unter bestimmten Umständen kann im IVF-Labor auch Sperma kryokonserviert werden.
Spermaaufarbeitung
Eine wichtige Aufgabe des IVF-Labors ist die Sperma-Aufarbeitungen als Vorbereitung auf die ART Behandlung. Bei der Aufarbeitung des Ejakulats werden unerwünschte Komponenten der Samenflüssigkeit entfernt und die enthaltenen beweglichen Spermien angereichert. Das geschieht mittels einer speziellen Zentrifugationsmethode.
Testikuläre Spermienextraktion (TESE)
Für Kinderwunsch-Patienten, bei denen keine Spermien im Ejakulat vorhanden sind (Azoospermie), ist es möglich, Spermien direkt aus dem Hodengewebe zu isolieren. Dieses Verfahren nennt man testikuläre Spermienextraktion (TESE). Dazu werden in der Urologischen Klinik des Universitätsklinikums in Heidelberg Proben aus dem Hodengewebe entnommen und bis zur weiteren Verwendung im IVF-Labor kryokonserviert.
Die Probe wird dann in Zusammenarbeit mit dem Pathologischen Institut des Universitätsklinikums in Heidelberg auf das Vorhandensein von Spermien untersucht.
In Zusammenarbeit mit der Sektion für Reproduktionsgenetik wird den betroffenen Männern eine AZF-Gen Diagnostik angeboten. Diese ermöglicht eine verbesserte Prognose für das tatsächliche Vorhandensein von Spermien im Hoden vor einer Biopsie.
Erkrankungen
Spezialisten
Dr. rer. nat. Jens Erik Dietrich
Senior Clinical Embryologist (ESHRE), Reproduktionsbiologe (AGRBM)




